Цервицит
Цервицит — инфекционное или неинфекционное воспаление шейки матки. Приблизительно у половины пациенток патология протекает без симптомов, однако в этом случае повышается вероятность хронизации заболевания. При хроническом цервиците воспаление может распространяться на другие органы репродуктивной системы, вызывая осложнения вплоть до бесплодия. О причинах и симптомах заболевания, методах его лечения и прогнозе рассказывают ведущие гинекологи клиники «Академия VIP».
Цервицит: общая информация
Шейка матки — важная часть системы женских половых органов. Это нижняя и самая узкая часть матки, которая через цервикальный канал соединяет этот орган с влагалищем. Задачи шейки матки — препятствовать проникновению в стерильную полость матки болезнетворных бактерий, однако пропускать в неё сперматозоиды во время овуляции. С анатомической точки зрения выделяют две части шейки матки:
- эктоцервикс — наружная часть, выходящая во влагалище;
- экзоцервикс — внутренняя часть, то есть слизистая оболочка, выстилающая цервикальный канал.
В норме шейка матки защищена от воздействия патогенных микроорганизмов местным иммунитетом — антителами и бактерицидными веществами, которые входят в состав выделяемой слизи. Кроме того, в защите цервикса участвует и микрофлора слизистой оболочки влагалища, лактобактерии которой препятствуют размножению патогенных и условно-патогенных микробов.
Однако иногда защита шейки матки нарушается, вследствие чего развивается воспалительный процесс — цервицит. У некоторых женщин болезнь сопровождается хорошо заметными характерными симптомами. Другие же пациентки не имеют жалоб и узнают о патологии только после осмотра у гинеколога. Однако осложнения могут развиться как при явной клинической картине, так и при бессимптомном течении.
Самым распространённым осложнением острого или хронического цервицита становится воспалительное заболевание органов малого таза, которое может вовлекать матку или придатки. Последствия длительно текущей патологии крайне неприятны:
- спаечная болезнь;
- хроническая тазовая боль;
- дисфункция яичников;
- внематочная беременность;
- внутриутробное инфицирование ребёнка при беременности;
- бесплодие.
При отсутствии лечения возникают нарушения в регенерации слизистой оболочки. Это провоцирует патологические изменения клеток и повышает вероятность рака шейки матки.
Виды цервицита
В зависимости от течения, цервицит классифицируется как острый или хронический.
- Острый цервицит чаще связан с инфекционным поражением, особенно болезнями, передаваемыми половым путём. При такой форме патологии воздействие микробов вызывает прилив крови к поражённой зоне, возникает покраснение, воспаление, точечные кровоизлияния. Часто патология сопровождается выделениями и другими симптомами, как местными, так и общими.
- Хронический цервицит может развиваться при воздействии неинфекционных факторов, либо если не проводится лечение острой формы. Возбудители при этом проникают в межклеточное пространство, где становятся менее уязвимы для средств лечения. Часто наблюдаются дистрофические процессы, разрастание тканей, замещение одного вида клеток другим. Однако общее состояние женщины при хроническом цервиците может оставаться ненарушенным, поэтому выявление патологии происходит на рутинном осмотре или при обследовании по поводу других жалоб, например, бесплодия.
Кроме того, цервицит может различаться в зависимости от:
- возбудителя (гонококковый, вирусный, хламидийный и др. );
- причины возникновения (атрофический, аллергический);
- локализации (в области эктоцервикса или в канале шейки матки).
Причины и факторы риска
Более чем в половине случаев однозначно установить причину развития воспаления не удаётся. К самым частотным причинам развития цервицита относятся:
- Воздействие патогенной микрофлоры. Цервицит провоцируют патогенные микробы, проникающие половым путём, например, гонококки, хламидии, микоплазма, трихомонады. Иногда болезнь также возникает вследствие первого заражения вирусом простого герпеса или рецидива герпетической инфекции. Цервицит диагностируется у 30–40% женщин с подтверждённой урогенитальной инфекцией. В некоторых случаях воспаление шейки матки возникает после родов — такое заболевание обычно связано со стрептококками или стафилококками.
- Бактериальный вагиноз. Распространённое состояние, связанное с нарушением микрофлоры влагалища, сопровождается воспалением шейки матки у 24–40% женщин. При вагинозе обычно развивается хронический цервицит.
- Неинфекционные воздействия. Цервицит может развиваться как ответ на механическое или физическое воздействие. Патология такого типа возникает после абортов, выскабливаний, травматизации шейки матки при родах. Также болезнь может быть спровоцирована введением во влагалище инородных предметов (пессариев, диафрагм, маточных колпачков, тампонов), которые механически травмируют шейку матки. Химическое воздействие может быть связано с аллергической реакцией на бытовые или контрацептивные средства, например, мыло, дезодоранты, стиральный порошок, спермициды, латекс презервативов, компоненты вагинальных спринцеваний и др.
- Гормональные изменения. Сенильный цервицит возникает из-за снижения уровня эстрогена при естественной или искусственной менопаузе. В этом случае воспалительный процесс связан с атрофией слизистой оболочки матки и влагалища.
- Системные воспалительные заболевания. Риск цервицита выше у женщин с красным плоским лишаём, болезнью Бехчета и некоторыми другими патологиями.
К факторам риска для цервицита относятся:
- беспорядочная половая жизнь, сексуальные контакты с новыми партнёрами без средств барьерной контрацепции;
- раннее начало половой жизни;
- инфекции, передающиеся половым путём, в анамнезе.
Симптомы
Болезнь может протекать как с выраженной симптоматикой, так и бессимптомно. К самым распространённым симптомам заболевания относятся:
- обильные выделения с неприятным запахом и нетипичным видом (сероватые, светло-жёлтые, зеленоватые);
- болезненность, раздражение, зуд, жжение в области наружных половых органов;
- кровянистые выделения после полового контакта или в другое время вне периода менструации;
- тазовые боли, которые чаще отмечаются во время или после сексуального контакта;
- болезненное, учащённое мочеиспускание;
- при тяжёлом течении — лихорадка, головные боли, увеличение периферических лимфатических узлов.
Отсутствие симптомов не означает, что нет необходимости в лечении, так как тяжесть заболевания и риск осложнений не зависят от субъективных ощущений пациентки.
Диагностика
Диагностика цервицита проводится на основании следующих данных:
- Опрос пациентки. Врач уточняет жалобы и симптомы, выясняет особенности сексуальной жизни пациентки, методы предохранения, наличие в прошлом заболеваний, передающихся половым путём.
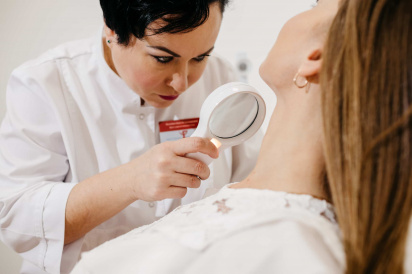
- Гинекологический осмотр. Воспаление шейки матки определяется по типичным признакам, в том числе, наличию гнойных и серозно-гнойных выделений, гиперемии, отёчности шейки матки. В некоторых случаях врач может предположить тип возбудителя, который спровоцировал воспаление. Например, характерный вид «клубничной» шейки матки и точечные кровоизлияния свойственны трихомониазу. Вирусное поражение может сопровождаться появлением на слизистой оболочке и коже изъязвлений и везикул. Однако при других видах цервицита, например, микоплазменном, характерные внешние симптомы могут отсутствовать.
- Кольпоскопия. Даёт возможность обнаружить небольшие изменения тканей шейки матки, неразличимые при обычном осмотре (например, точечные кровоизлияния, эрозии).
- Лабораторные исследования. Бактериологический анализ, повев, ПЦР, назначаются, чтобы выявить возбудителей инфекций, передающихся половым путём, так как без их устранения лечение будет неэффективно. Также данные анализы позволяют определить баланс полезных и условно-патогенных бактерий во флоре влагалища, то есть установить наличие или отсутствие вагиноза и вагинита. ПЦР диагностика также позволяет выявлять грибы и вирусы
- Ультразвуковое исследование. УЗИ органов малого таза показывает свойственные воспалению шейки матки изменения тканей, а также позволяет исключить другие сопутствующие патологии.
Лечение
Лечение цервицита зависит от протекания болезни и выявленной причины.
- Аллергия. Если заболевание имеет аллергическую природу, для выздоровления достаточно устранить фактор, провоцирующий реакцию, сократить или исключить использование спермицидов, парфюмерных средств или спринцеваний.
- Инфекция. Для лечения цервицита, вызванного ИППП, назначается антибактериальная терапия. Поскольку инфекция может иметь смешанный характер, иногда требуется подбор комбинированных препаратов и контроль эффективности лечения. Терапия назначается обоим партнёрам, до её завершения предписывается использование барьерных методов контрацепции.
- Вирус. Если цервицит вызван вирусом герпеса, показана иммунокоррекция и применение антивирусных средств, которые помогут уменьшить симптомы и вывести заболевание в ремиссию.
- Дисбиоз. После курса антибактериальных средств и устранения патогенных микроорганизмов для нормализации микрофлоры влагалища могут назначаться вагинальные свечи и суппозитории, содержащие лактобактерии, бифидобактерии, а также молочную или аскорбиновую кислоту.
- Менопауза. Если цервицит связан с атрофией слизистой оболочки, показано применение местных препаратов с содержанием эстрогена (кремы, свечи, кольца).
Для ускорения выздоровления могут использоваться методы физиотерапии. Также показаны нормализация образа жизни, общеукрепляющие физические нагрузки, приём витаминов и фитодобавок.
В клинике «Академия VIP» проводятся качественная диагностика и эффективное лечение острого и хронического цервицита на основе самых современных методик. Запишитесь на консультацию по телефону +7 (831) 270-00-00.
Если возникли вопросы, вы можете получить консультацию!

Акции клиники
Все акцииОтзывы о клинике
Все отзывыЗаписаться на прием к врачу